Het voeden van je baby is een erg belangrijk onderdeel van de dagelijkse zorg. Daarom willen wij dit samen doen met ouders. Op onze afdeling neonatologie werken we volgens het Family Integrated Care-model. Dit betekent dat wij ouders actief betrekken bij de zorg voor hun kind. Omdat voeding geven een zeer belangrijk onderdeel is van de dagelijkse zorg, willen wij dit ook samen met ouders doen. Het leren geven van sondevoeding is een waardevolle stap waarmee je een actieve rol speelt in de zorg voor jouw kind. Veel ouders vinden dit in het begin spannend, maar ontdekken al snel dat het goed te leren is. Door je kind zelf te voeden, werk je mee aan de groei en het herstel van je kind in een vertrouwde omgeving.
Waarom leren sondevoeding te geven?
Jouw kind krijgt op dit moment sondevoeding omdat hij of zij zelf nog niet voldoende kan drinken. Bij sondevoeding gaat voeding (moedermelk of kunstvoeding) via een sonde (slangetje) direct naar de maag.
Door te leren hoe je dit op de juiste manier geeft, ben je direct betrokken bij een van de belangrijkste onderdelen van de zorg: voeding. Je krijgt een sterkere band met je kind, omdat je jouw kind zelf voedt. Dit bereidt je ook voor op de tijd dat je naar huis gaat en zelfstandig voor je kind mag zorgen.
Stap voor stap leren met vertrouwen
Op de afdeling helpen wij je bij het leren geven van sondevoeding. Dit doen we volgens een helder stappenplan:
- Uitleg en meekijken: De verpleegkundige legt uit hoe het werkt en geeft de voeding, terwijl jij meekijkt.
- Onder begeleiding oefenen: Je oefent zelf met hulp van de verpleegkundige.
- Zelfstandig voeding geven: Je doet alles zelf, totdat je je helemaal zeker voelt.
Het inbrengen van een nieuwe sonde wordt
altijd door een verpleegkundige gedaan. Jij leert hoe je voeding moet geven en hoe je de sonde controleert. Zo raak je vertrouwd met het voeden van je kind. Pas later leer je hoe je een pleister moet verwisselen en hoe je de pH moet meten. Dit is belangrijk voor als jouw kind met een sonde naar huis gaat.
Waar moet je op letten bij het geven van sondevoeding?
- Controleer altijd de ligging van de sonde. Kijk of de markeerstip op de sonde nog op de juiste plek zit (de rode markering ter hoogte van de punt van de oorlel) en controleer of de pleisters goed vastzitten. Twijfel je? Geef dan geen voeding en vraag om hulp aan de verpleegkundige.
- Laat je kind nooit alleen tijdens de voeding. Dit is belangrijk, omdat je kind kan spugen of aan de sonde kan trekken.
- Alleen verpleegkundigen of ouders die het stappenplan hebben gevolgd, mogen de voeding toedienen. Alleen dan weet je dat alle handelingen goed worden uitgevoerd.
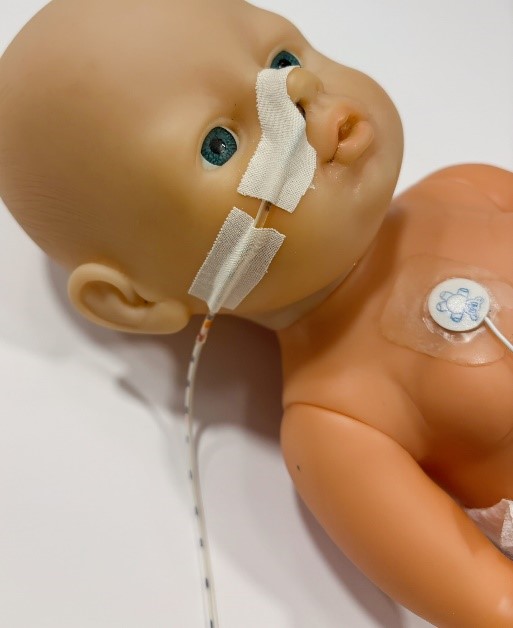
Hygiëne is heel belangrijk. Volg daarom onderstaande adviezen:
- Was je handen goed met water en zeep voordat je met de sonde of voeding werkt.
- Spoel de sonde drie keer per dag door met 0,5 ml water in een 10 ml-spuit op kamertemperatuur. Zo voorkom je verstopping.
- Spoel de sonde na ieder gebruik door met 1,5 ml lucht in een 10 ml-spuit. De sonde is daarna schoon en klaar voor de volgende voeding.
- Gebruik voor iedere voeding een schone voedingsspuit.
Sondevoeding stap voor stap
- Klaarmaken van de voeding: Controleer of de naam van jouw kind op het flesje staat wanneer je deze uit de koelkast haalt. Verwarm de voeding tot handwarme temperatuur (tussen de 34 en 37°C). Vervang eventueel klaargemaakte kunstvoeding voor moedermelk indien voorradig.
- Controleer de sonde: Kijk of de sonde stevig vastgeplakt zit en op de juiste plaats zit (rode markering ter hoogte van de punt van de oorlel).
- Verzorg de mond. Geef als je kind wakker is een druppeltje melk op de lippen of op de speen om de mond te bevochtigen.
- Geef de voeding rustig: Hang de spuit op ongeveer 30 cm boven navelhoogte, geef een zetje met de stamper, laat de voeding in ongeveer 20 minuten naar binnen lopen en laat het lege flesje in de buurt staan. Let op de reacties van je kind. Loopt de voeding moeilijk door, hang de spuit dan iets hoger.
- Spoel de sonde door: Gebruik na de voeding drie keer per dag een beetje water en na iedere voeding lucht om de sonde schoon en doorgankelijk te houden.
Reacties van je kind
Tijdens de voeding kan je kind bijvoorbeeld hikken. Dit is normaal en stopt vaak door een speentje te geven. Je kind vindt het vaak prettig om tijdens de voeding een hand op zich te hebben, zodat hij/zij weet dat je er bent. Als je kind gaat spugen of hoesten, stop dan direct door de sonde af te knikken of de voeding uit de spuit te gieten en waarschuw de verpleegkundige. Zij staan altijd klaar om je te helpen.
Ondersteuning
We begrijpen dat het leren geven van sondevoeding een nieuwe ervaring is. Onze verpleegkundigen zijn er om je stap voor stap te helpen. Je zult merken dat het na een paar keer oefenen steeds vertrouwder voelt. Heb je vragen of twijfels? Vraag dan om hulp. Samen zorgen we ervoor dat je deze handeling met vertrouwen en een goed gevoel uitvoert. Het stappenplan is voor jou opgesteld zodat je kunt zien hoe ver je bent in het geven van de sondevoeding. Door het leren geven van sondevoeding draag je bij aan de zorg en het herstel van jouw kind en versterk je de band tussen jullie. Je bent niet alleen, want wij helpen je op deze reis.
Stappenplan sondevoeding leren geven op de afdeling Neonatologie voor ouders
| Patiëntensticker | Persoon 1
| Persoon 2
| Anders |
Ik heb de informatiefolder sondevoeding geven op de
afdeling ontvangen
| | | |
Ik heb de informatiefolder sondevoeding geven door
gelezen en deze is mij duidelijk
| | | |
Ik was, als ik sondevoeding ga geven, mijn handen
met water en zeep | | | |
Ik heb (ten minste) één keer meegekeken met het geven van sondevoeding
| | | |
Ik heb (ten minste) één keer meegekeken met het
afkoppelen van de sonde (3x per dag met 0,5ml water,
standaard na de voeding 1,5ml lucht)
| | | |
Ik weet wat ik moet doen bij spugen, hoesten,
verkleuren, discomfort, sonde niet op de juiste plek, losse pleister en bij verstopping van de sonde
|
|
|
|
Ik heb de eerste keer sondevoeding onder
begeleiding van de verpleegkundige gegeven
| | | |
Ik heb nog een keer de sondevoeding zelfstandig gegeven
| | | |
| Ik voel me bekwaam om zelfstandig sondevoeding te geven | | |
|
| Ik heb ten minste één keer samen met de verpleegkundige de pleister van de sonde op de pop of mijn kind vervangen | | | |
Ik kan zelfstandig de sondepleister vervangen op
de oefenpop of op mijn kind
| | | |
Ik heb gezien hoe de pH van maagsap uit de sonde
wordt gemeten
| | |
|
| De Inhoud van de proefdoos met materiaal is mij duidelijk | | |
|
Ik voel mij bevoegd en bekwaam om sondevoeding
te geven | | |
|
Handtekening:



