U ontvangt deze informatie, omdat u een TVT-O-operatie ondergaat. TVT is een afkorting van ‘tension-free vaginal tape’. Bij de TVT-operatie krijgt de urinebuis een draagband die wij zonder spanning via de vagina (schede) aanbrengen. Wij passen deze operatie steeds vaker toe bij inspanningsincontinentie. In deze informatie leest u alles over de behandeling.Wat is inspanningsincontinentie?
Inspanningsincontinentie is een vorm van urineverlies die voorkomt bij inspanning, zoals tillen, sporten of springen. Men spreekt ook wel van stressincontinentie. Met ‘stress’ bedoelen we dat het urineverlies optreedt als de druk in de buikholte plotseling toeneemt als u uw buikspieren aanspant. Dit gebeurt bijvoorbeeld bij niezen, hoesten, lachen, tillen, sporten of plotseling opstaan. U verliest dan urine zonder dat u aandrang voelt.
Gesprek
Bij incontinentieproblemen is het belangrijk dat de arts goed weet wat uw klachten zijn. Daarom moet u ze meestal in uw eigen woorden beschrijven. U krijgt daarna soms nog meer vragen over plassen, ontlasting en seksualiteit. Ook vragen wij of u andere gynaecologische klachten heeft en stellen vragen over ziekten, vroegere medische ingrepen, eventuele eetproblemen, medicijngebruik en zwangerschappen. Al deze onderwerpen zijn mogelijk van belang voor uw klachten en daarmee voor verder onderzoek en behandeling.
Na het eerste gesprek volgt een gynaecologisch onderzoek. Aan de hand van de gegevens die we zo verzamelen, bespreekt de arts met u of aanvullend onderzoek noodzakelijk is.
Urineonderzoek en een urodynamisch onderzoek komen bij deze klachten het meest voor, maar soms doen wij ook een cystoscopie, echoscopie of röntgenonderzoek.
Onderzoek
Gynaecologisch onderzoek
Tijdens het gynaecologisch onderzoek vraagt de arts of u wilt plaatsnemen op een gynaecologische onderzoekstoel. U ligt met uw benen gespreid, zodat de ingang van de vagina goed zichtbaar is. Vaak begint de arts met de vraag of u wilt persen. Daarna brengen wij een speculum (spreider) in de vagina zodat we de baarmoedermond kunnen bekijken. Soms vraagt de gynaecoloog of uroloog of u nogmaals wilt persen; zo kunnen wij een eventuele kleinere verzakking zien.
Daarna volgt vaak een inwendig onderzoek (
vaginaal toucher): de arts brengt twee vingers in de vagina en legt de andere hand op uw buik om de baarmoeder en eierstokken af te tasten. Soms krijgt u het verzoek nogmaals te persen of moet u juist de bekkenbodemspieren aanspannen om de kracht van deze spieren te meten.
Als u ook klachten heeft over andere organen (darmen, vagina), doen wij soms een gecombineerd inwendig onderzoek via de vagina en de anus (rectaal toucher).
Urineonderzoek
Met een urineonderzoek kunnen wij zien of u een blaasontsteking heeft. Hiervoor hebben wij een ‘gewassen plas’ nodig. U maakt eerst de ingang van de vagina schoon, plast dan een klein beetje uit, en vangt de rest op in een potje.
Urodynamisch onderzoek (UDO)
Bij een urodynamisch onderzoek gaan we na hoe de blaas precies werkt. De arts brengt via de urinebuis een dun slangetje (
katheter) in de blaas en vult deze met vocht. Terwijl u hoest of juist uitplast krijgt uw arts informatie over de blaasspier, de werking van de bekkenbodem en het soort urineverlies. Voor dit onderzoek moet u een aparte afspraak maken. Meer informatie vindt u in de NVOG-folder Het urodynamisch onderzoek.
Behandeling van inspanningsincontinentie
Bij inspanningsincontinentie zijn verschillende soorten behandelingen mogelijk: fysiotherapie of een operatie. De behandeling is afhankelijk van uw klachten en de gegevens van het onderzoek. Over het algemeen lijkt het logisch om met de minst ingrijpende behandeling te beginnen.
Inspanningsincontinentie is niet gevaarlijk. U hoeft dan ook nooit onmiddellijk een beslissing te nemen. Als we niet op een eenvoudige manier wat aan uw klachten kunnen doen, kan de gynaecoloog of uroloog een ingrijpender behandeling zoals een operatie voorstellen. U bent echter degene die de voor- en nadelen van een behandeling tegen elkaar moet afwegen.
Fysiotherapie
Fysiotherapie heeft vaak als doel de bekkenbodemspieren beter te gebruiken door oefening en training. U leert uw bekkenbodemspieren bewust te gebruiken, waardoor u het urineverlies bij hoesten of lachen meestal kunt voorkomen of verminderen. Wij adviseren fysiotherapie altijd als eerste keuze voor behandeling. Meer informatie vindt u in de NVOG-folder Fysiotherapie bij bekkenbodemproblemen.
Medicijnen
Medicijnen bij inspanningsincontinentie zijn meestal weinig effectief, werken vaak maar kort en geven soms veel bijwerkingen. Daarom geven wij deze zelden.
Operatieve behandelingen
Als fysiotherapie en medicijnen onvoldoende oplossing voor uw klachten bieden, raden wij doorgaans een operatie aan. De soort operatie is afhankelijk van uw klachten, het gynaecologisch onderzoek en de uitkomsten van eventueel aanvullend onderzoek. Een operatie heeft als voordeel dat uw klachten meestal verminderen of verdwijnen. Wel moet u er altijd rekening mee houden dat ze na een aantal jaren kunnen terugkeren. Ook bestaat er een kleine kans op complicaties.
Voor inspanningsincontinentie bestaan veel soorten operaties. Voor de komst van de TVT-operatie paste men de Burch-operatie het meest toe. Daarbij trekt de arts de voorwand van de vagina omhoog en zet die achter het schaambeen vast. Bij deze operatie is de kans groot dat het urineverlies verdwijnt of vermindert, maar het is een relatief grote buikoperatie waarvan u ongeveer zes weken moet herstellen. Daarom gebruiken steeds meer ziekenhuizen nu de TVT-operatie: het herstel is sneller, de resultaten van de operatie zijn hetzelfde en complicaties komen niet vaker voor. Zoals eerder gezegd: incontinentieproblemen zijn niet gevaarlijk. U moet zich dan ook nooit gehaast voelen om tot een operatie te besluiten. Meer informatie vindt u in de NVOG-folder Bekkenbodem- en incontinentieoperaties.
Kiezen voor een behandeling
Soms kunt u kiezen tussen behandelingen. Bij inspanningsincontinentie is fysiotherapie vaak de eerste keuze. Als dit onvoldoende helpt, kunnen we een ring plaatsen of een operatie uitvoeren.
Beide behandelingen hebben voor- en nadelen. De keuze tussen een ring of een operatie hangt natuurlijk af van de vraag of we een passende ring voor u hebben die uw klachten voldoende verhelpt. Is dat laatste niet het geval? Dan is het alternatief een operatie of leren leven met de klachten. Als een ring wel past en uw klachten verhelpt, dan beslist u zelf of u de ring wilt blijven gebruiken of toch voor een operatie kiest.
Bij een ring bestaat altijd een kleine kans dat u op latere leeftijd alsnog een operatie nodig heeft. Maar ook na een operatie kan het gebeuren dat de klachten terugkomen en dat we u opnieuw moeten opereren.
Over de voor- en nadelen van een ring en de overwegingen bij de keuze tussen een ring en een operatie leest u meer in de NVOG-folder Ring of pessarium bij bekkenbodemproblemen.
Wie behandelt u bij klachten over inspanningsincontinentie?
Als de inspanningsincontinentie gepaard gaat met klachten van andere organen (darmen, vagina) is soms onderzoek, advies of behandeling door meer hulpverleners gewenst. Meer informatie hierover vindt u in de NVOG-brochure Bekkenbodemproblemen bij vrouwen. Als u alleen klachten van inspanningsincontinentie ervaart, behandelt de gynaecoloog en/of de uroloog u. Zowel gynaecologen als urologen voeren de TVT-operatie uit.
Wat is een TVT-operatie?
TVT is rond 1995 ontwikkeld in Zweden. Steeds meer ziekenhuizen passen de operatie toe in Nederland. De TVT-operatie is een operatie om inspanningsincontinentie te verhelpen. Net als bij andere operaties voor inspanningsincontentie is het doel van de behandeling het afsluitmechanisme van de blaas te verstevigen. In vergelijking met andere operaties is de operatie weinig belastend. De kans is groot dat de klachten verbeteren.
Een tension-free vaginal tape (TVT) is een draagband van fijn geweven kunststof (niet-oplosbaar) hechtmateriaal die de urinebuis in de richting van de buikwand trekt. Uw arts brengt het draagbandje via de vagina in en zorgt ervoor dat het bandje achter het schaambeen langs onder de huid net boven het schaambeen uitkomt (zie tekening).
We maken het bandje niet vast, omdat het door weerstand niet kan verschuiven en binnen korte tijd vergroeit met het weefsel eromheen.
Resultaten
De resultaten van de TVT-operatie zijn even goed als die van de Burch-operatie. Voor zover nu bekend (zeven jaar nadat de eerste vrouwen geopereerd zijn) is de verbetering blijvend en lijken de klachten niet terug te keren.
De kans dat de operatie uw klachten verhelpt
De kans dat het urineverlies helemaal verdwijnt, is ongeveer 86 procent. Bij 8 procent van de geopereerde vrouwen vermindert het urineverlies duidelijk, maar zij zijn niet helemaal droog. Bij 6 procent van de vrouwen helpt de operatie niet. Bedenk dus dat er geen garantie op succes is.
Hoe verloopt een TVT-O-operatie?
Een nieuwe variant is de TVT-O (obturator), waarbij het bandje niet omhoog achter het schaambeen uitkomt, maar meer zijwaarts in de beenplooi. Deze operatie kost iets minder tijd dan de TVT en is even effectief.
De operatie zelf
De operatie vindt plaats op de operatiekamer en gebeurt in Reinier de Graaf bij voorkeur onder algehele narcose. Wij voeren de
TVT-O-operatie standaard uit als behandeling voor urine-incontinentie. Bij de TVT-O- operatie gaat het bandje door het foramen obturatum (de grote ovale opening in het heupbeen). Bij de behandeling is geen blaaskijkoperatie nodig. Om ontstekingen te voorkomen, krijgt u tijdens de operatie een antibioticum. Bent u overgevoelig voor een bepaald soort antibioticum? Vertel dit dan voor de operatie, zodat uw arts er rekening mee kan houden.
Na de operatie in het ziekenhuis
Na de operatie gaat u terug naar de afdeling. Nadat u zelf de eerste keren geplast heeft, controleert een verpleegkundige of u de blaas voldoende leegt met een
katheter of een scan. Na twee à drie keer plassen lukt dit meestal goed.
Het wondje in de vagina veroorzaakt na de operatie vaak een paar dagen wat bloedverlies en/of bloederige afscheiding. De eerste dagen krijgt u medicijnen tegen de pijn. In principe gaat u op de dag van de operatie naar huis.
Weer thuis
Het plassen
De eerste weken na de operatie hoeft u niet extra te drinken. Wel is het belangrijk regelmatig te plassen, ten minste vijf keer per dag. De eerste weken treedt soms nog ongewild urineverlies op. Ook kunt u tijdelijk meer aandrang voelen. Sommige vrouwen hebben het gevoel ‘over een weerstand’ te plassen. Dat gevoel verdwijnt later vanzelf.
Niet zwaar tillen
De eerste twee weken is het belangrijk om niet zwaar te tillen. Til bij voorkeur geen kinderen, draag geen zware boodschappentassen en doe geen ander zwaar werk. Bespreek voor de operatie met de arts of het verstandig is extra hulp voor de komende periode te regelen. Na de eerste twee weken kunt u uw gewone werkzaamheden gaandeweg hervatten.
En verder ...
Direct na de operatie kunt u weer onder de douche. Wacht met het nemen van een bad tot de bloederige afscheiding uit de vagina gestopt is. Gebruik geen tampons de eerste twee weken na de operatie, en wacht vier weken met seksuele gemeenschap.
Complicaties
De kans op complicaties bij een TVT-operatie is klein en niet groter dan bij andere operaties voor inspanningsincontinentie. We beschrijven hierna de complicaties die het meest voorkomen.
Een blaasontsteking
Soms treedt na de operatie een blaasontsteking op. Hebt u het vermoeden dat u een blaasontsteking heeft? Neem dan contact op met de continentieverpleegkundige: (015) 260 36 02. Zij informeert u verder over een eventueel urineonderzoek. Het is niet de bedoeling dat u met deze klachten naar de huisarts gaat, zolang u nog niet voor nacontrole bij de behandelend arts. Uw arts wil in deze periode op de hoogte blijven van een eventuele blaasontsteking en deze ook zelf behandelen.
Een vaginale schimmelinfectie
Door het antibioticum dat u moet gebruiken, ontstaat soms een vaginale schimmelinfectie. U merkt dit door jeuk. Ook plassen is dan vaak pijnlijk. Vraag de (huis)arts om een medicijn. Spoel zo nodig tijdens het plassen met water uit een fles, zodat het plassen minder pijn doet. Voorkom dat u de urine te lang ophoudt.
Een bloeding in de vagina tijdens de operatie
Als deze complicatie optreedt, brengt de arts een tampon in de vagina en krijgt u een blaaskatheter. De verpleegkundige verwijdert de tampon – een lang gaaslint dat de vagina stevig opvult – één of twee dagen later. Schrik niet van de lengte.
Het lukt niet om te plassen
Bij sommige vrouwen lukt het na de operatie niet om te plassen. Zij moeten leren om zelf de blaas met een
katheter leeg te maken. Een verpleegkundige van de afdeling leert u dit. Meestal gaat het plassen na een tijdje weer goed , maar bij enkele vrouwen (minder dan 1 procent) blijft de klacht bestaan. Wij kunnen het bandje losmaken. Soms moeten we dit binnen enkele dagen na de operatie doen, maar meestal gebeurt dit pas vele maanden na de operatie. Zo voorkomen we dat u weer last krijgt van ongewenst urineverlies.
Een beschadiging van de urinebuis of de blaas
Bij deze zeldzame complicatie herstellen we de beschadigde blaas of urinebuis direct. Hierin is een gat ontstaan. U krijgt dan een blaaskatheter en moet langer in het ziekenhuis blijven. Een beschadiging van de blaas of urinebuis geneest meestal na enige tijd goed.
Een nieuwe klacht: aandrangincontinentie
In de eerste dagen en weken na de operatie ontstaat soms een nieuwe klacht: aandrangincontinentie. U ervaart dan zeer vaak aandrang om te plassen. Meestal is dit tijdelijk, een enkele keer niet. Het is een complicatie die ook bij andere incontinentieoperaties voorkomt.
Controle na de operatie
De meeste gynaecologen en urologen verwachten u ongeveer zes weken na de operatie voor controle. Zo gaan zij na of de plasbuis goed in positie is en krijgen we een indruk van de mate van eventueel urineverlies bij hoesten.
Wanneer moet u tussentijds contact opnemen?
Neem bij onverwachte gebeurtenissen zoals koorts, veel pijn, veel bloedverlies, of niet goed kunnen uitplassen contact op met de behandelend arts of een plaatsvervanger.
Heeft u vragen?
Heeft u nog vragen? Aarzel dan niet deze met uw arts te bespreken.
Om verder te lezen
U kunt patiënteninformatie vinden bij de poli-assistenten en u kunt ze ook op internet vinden via
www.nvog.nl, rubriek voorlichting.
Informatiefilm:
degynaecoloog.nl Adviezen over lichamelijke activiteiten na de incontinentie-operatie via de vagina met een bandje
Wat mag wel en wat beter niet?
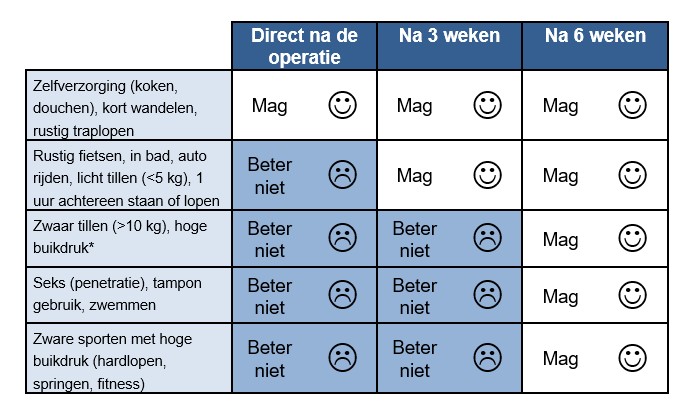
*Probeer veel hoesten/niezen en persen op het toilet te beperken. Gebruik in overleg met uw huisarts bij bekende longproblemen hiervoor eventueel extra medicijnen om hoesten/niezen te voorkomen. Gebruik zakjes ter verbetering van de ontlasting (bijv psylliumvezels/metamucil, movicolon/macrogol).
Na zes weken zijn er geen beperkingen meer. U mag in principe alles weer doen!



