U ontvangt deze informatie, omdat u in overleg met de keel-, neus- en oorarts (KNO-arts) heeft besloten de keelamandelen van uw kind te laten verwijderen. Hierin kunt u lezen wat keelamandelen zijn, waarom wij deze moeten verwijderen bij uw kind en wat de operatie precies inhoudt.
Mogelijk prikt de arts gelijktijdig de trommelvliezen en/of verwijdert de neusamandel van uw kind. Als dit het geval is, heeft de arts dit voor de opname met u besproken. Meer informatie over het verwijderen van de neusamandel vindt u op onze website in de patiëntenfolder Neusamandelen verwijderen bij kinderen. 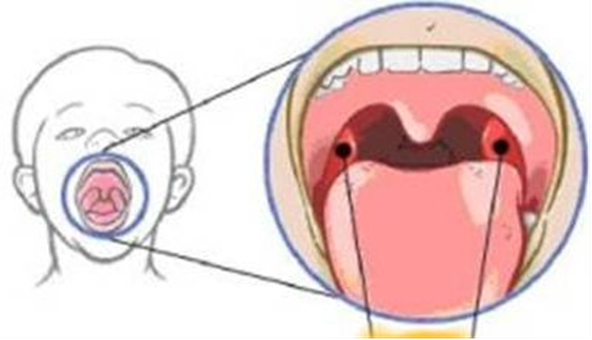 | De keelamandelenDe keelamandelen bevinden zich aan weerskanten achterin de keel. Als de keelamandelen ontstoken zijn, kunnen deze fors gezwollen zijn. Zie afbeelding. Op verschillende plekken in het lichaam zitten lymfeklieren, die beschermen tegen infecties. Waar de mond en neus overgaan in de keel, zitten veel lymfeklieren. Deze vangen zo veel mogelijk binnendringende ziekteverwekkers op en maken deze onschadelijk.
|
Op een paar plaatsen zijn de lymfeklieren verdikt:
- In de keel; de keelamandelen (tonsillen) zijn zichtbaar als knobbels links en rechts achterin de keel. De huig, het aanhangsel van het zachte gehemelte, hangt midden tussen de keelamandelen (zie afbeelding).
- In de neus-keelholte; dit is de ruimte achter de neus boven het zachte verhemelte. De verdikte lymfeklieren in het dak van de neus-keelholte noemen we neusamandel (adenoïd). Vanaf het achtste levensjaar neemt de grootte hiervan af. Aan de zijkanten van de neusamandel begint de buis van Eustachius. Dit is de verbinding waardoor lucht van de neus-keelholte naar de oren gaat.
- Achterop de tong; dit deel noemen we de tongamandel, deze gaat aan de zijkanten van de tong over in de keelamandelen.
Wanneer de keelamandelen zijn verwijderd nemen andere lymfeklieren hun beschermende functie over.
Waarom we keelamandelen verwijderen
Soms komen er zo veel ziekteverwekkers binnen dat de keelamandelen zelf ontstoken raken. Ze worden dan dik en opgezet. Als de keelamandelen ontstoken zijn, heeft uw kind keelpijn en kan het moeilijk slikken. Ook kan uw kind koorts hebben. Het kan ook zijn dat de keelamandelen altijd ontstoken zijn. Uw kind is dan vaak moe en eet slecht. Ook kan het zijn dat uw kind ’s nachts veel hoest of snurkt. In deze gevallen is het beter de amandelen te verwijderen. Vaak verwijdert de KNO-arts tegelijkertijd ook de neusamandel, omdat die deel uitmaakt van de ontsteking.
Mogelijke complicaties bij de ingreep
Bij iedere operatie, ook bij het verwijderen van de amandelen, is er sprake van enig risico. In dit geval is het voornaamste risico een nabloeding (1 tot 5 procent). Verder bestaat er een kleine kans op infectie en koorts.
Voor de operatie
De operatie duurt niet lang. Wij nemen uw kind een paar uur op in ons ziekenhuis. De operatieplanning bespreekt met u wanneer de opname is. Ter voorbereiding op de operatie moeten er nog een paar dingen gebeuren:
Pre-operatief spreekuur (POS)
U krijgt een telefonische afspraak met de
anesthesist die uitleg geeft over de verdoving en de pijnbestrijding. Uw kind krijgt algehele narcose en merkt dus niets van de operatie.
Opnamedatum
De operatieplanning belt u na de POS-afspraak om de opnamedatum in te plannen. Als deze datum niet uitkomt, geef dit dan zo snel mogelijk door aan de afdeling opname en de polikliniek KNO. Aan het eind van deze folder vindt u de telefoonnummers.
Op de opnamedag mogen er 2 ouders mee naar de opnameafdeling er mag 1 ouder mee naar de operatieafdeling .
Geen aspirine
Tien dagen voor en tien dagen na de operatie mag uw kind geen aspirine gebruiken, zoals Aspro, APC, Saridon et cetera. In aspirine zit een stof die bloedverdunnend werkt en dat kan tot een bloeding leiden.
Voorbereidingen thuis
Zorg ervoor dat u voldoende pijnstilling in huis heeft voor na de operatie, bij voorkeur paracetamol. We adviseren u ook waterijs in huis te hebben.
Nuchter zijn
Voor de operatie moet uw kind nuchter zijn. De
anesthesioloog heeft hierover verteld in de POS-afspraak. Meer informatie over nuchterheid vindt u in de
patiëntenfolder nuchterbeleid tot 16 jaar op onze website.
Informatie en voorbereidingen voor de operatie
- Trek uw kind thuis al oude kleren aan. Er kan wat bloed op terechtkomen, maar geen onesie.
- Tijdens de opname krijgt uw kind een operatiejasje aan.
- Neem wat reserveondergoed mee.
- Neem de medicijnen die uw kind thuis gebruikt, eventueel eigen fles, beker of fopspeen en sloffen of slippers mee.
- Natuurlijk mag er ook een knuffelbeest mee als uw kind dat wil.
- Als uw kind lang haar heeft, zorg dan dat het in een staart zit.
- Nagellak van nagels en handen en tenen verwijderen.
Algemene informatie over de operatie vindt u in onze patiënteninformatie
Operatie, die u ontvangt op het Preoperatief Spreekuur (POS). U kunt er ook om vragen bij de
anesthesioloog. Deze informatie vindt u ook op onze website onder patiëntenfolders.
Naar de operatiekamer
Voordat uw kind naar de operatiekamer toe gaat, krijgt het van de verpleegkundige op de afdeling 2 pleisters opgeplakt met verdovende zalf op de handpalmen, elleboog of voet. Hiermee voelt uw kind het inbrengen van de venflon (infuusnaald) op de voorbereidingsruimte van de ok bijna niet meer.
Eén ouder mag mee naar de patiëntenkamer. Samen gaat u naar de operatiekamer. Zowel u als uw kind mogen geen sieraden dragen op de operatieafdeling. In de operatiekamer draagt u steriele kleding, namelijk een schort, muts en overschoenen.
Let op: Vanwege mogelijke blootstelling aan narcose gassen kunnen zwangeren niet mee naar de operatieafdeling.
Als op de voorbereidingsruimte het infuusnaald is aangebracht gaat u naar de operatiekamer toe. Via het
infuus wat is ingebracht krijgt uw kind de slaapmedicatie toegediend. Tijdens het in slaapvallen kan uw kind onverwachte bewegingen maken (zoals het wegdraaien van de ogen) en een snurkende ademhaling krijgen. Ook kunnen de ogen openblijven terwijl uw kind niets meer merkt. Dit is normaal; u hoeft zich hierover geen zorgen te maken. Als uw kind onder narcose is, moet u de operatiekamer verlaten.
Tip: Goed om samen met uw kind te bekijken:
* Filmpje Keel-, neus-, en oordokter Download de app PRIK! als voorbereiding voor uw kind om uit te leggen hoe het aanbrengen van het
infuus gebeurt. Kies in de app voor het
infuus en neem de stappen door. (De app is ontwikkeld door het Wilhelmina Kinderziekenhuis maar de werkwijze is exact hetzelfde. De app is gratis beschikbaar in de appstore van Apple.
 |
|
| Appstore voor Apple |
|
Na de ingreep
Kort na de operatie kunt u uw kind weer zien. Misschien is uw kind nog wat suf of slaperig van de verdoving of verdrietig en/of angstig. Dat kan ook komen door pijn. Laat uw kind veel drinken en waterijs eten. Dit is goed voor het herstel van de wond. Zodra het goed gaat met uw kind, kan het mee naar huis. Een enkele keer moet uw kind misschien een dag blijven op onze kinderafdeling.
Vervoer naar huis
Wij raden u aan met twee begeleiders naar huis te gaan. Eén van u kan dan op weg naar huis extra aandacht geven aan uw kind, terwijl de ander rijdt. Houdt u er rekening mee dat op de patiëntenkamers om veiligheidsredenen maar 1 ouder mee mag.
Weer thuis
Eten en drinken
Het is belangrijk dat uw kind veel drinkt na de operatie. Te weinig drinken verergert de keelpijn, koud drinken helpt tegen de pijn. U kunt uw kind ook waterijs geven. Geef uw kind de eerste dagen vloeibaar eten, zoals pap, vla en yoghurt. Van melkproducten kan het slijm in de mond soms wat taai worden, wat het slikken moeilijker maakt.
Daarna kunt u beginnen met zacht, vast eten, zoals puree, appelmoes, zachte groenten en brood zonder korst. Gebruik geen banaan en tomaat. Deze verergeren de keelpijn. Wil uw kind al eerder weer gewoon eten, dan is dat niet bezwaarlijk. Een veel gestelde vraag is of de oren van uw kind droog moeten blijven, dit hoeft niet en mogen gewoon nat worden.
Pijnstilling
De meeste kinderen hebben na de ingreep veel pijnklachten, waaronder oorpijn. In onderstaand schema kunt u zien hoeveel paracetamolzetpillen u de eerste dagen kunt geven en in welke dosering. Let daarbij op het gewicht van uw kind. De dosering is in milligrammen.
Gewicht van uw kind (kg)
| 9-11 kilo
| 12-14 kilo
| 15-17 kilo
| 18-20 kilo
| 21-30 kilo
| >30 kilo
|
Bij thuiskomst
| 240
| 240
| 500
| 500
| 500
| 1000
|
Om 18 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
Dag 2
|
|
|
|
|
|
|
8.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
12.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
18.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
Dag 3
|
|
|
|
|
|
|
8.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
12.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
18.00 uur
| 240
| 240
| 500
| 500
| 500
| 1000
|
Heeft uw kind veel pijn ’s nachts, dan kunt u maximaal één diclofenaczetpil per nacht geven. In onderstaand schema staat de maximale sterkte in milligrammen.
| Gewicht (kg) | 9-11 | 12-14 | 15-17 | 18-20 | 21-30 | >30 |
| Diclofenac | 12,5 | 25 | 25 | 25 | 50 | 50 |
Na drie dagen hoge dosering kunt u overgaan op de normale dosering die in de bijsluiter van de paracetamol staat.
Verhoging of koorts
Uw kind kan verhoging hebben. Dit is meestal een signaal dat uw kind te weinig heeft gedronken. De koorts verdwijnt nadat uw kind weer voldoende drinkt. Als dit niet het geval is en de temperatuur van uw kind is 38,5°C, dan moet u contact opnemen met de polikliniek of het ziekenhuis (buiten kantooruren). Aan het eind van deze informatie vindt u onze telefoonnummers.
Overgeven
Thuis kan uw kind in de loop van de dag wat bloed overgeven. Dit is in de regel donker van kleur. Het wijst erop dat uw kind bloed heeft ingeslikt. Dit is niet ernstig; over het algemeen zal uw kind zich na het overgeven beter voelen.
Let op: u mag uw kind geen antibraakmiddelen geven. Bloed uit de neus of mond
Probeer uw kind een paar dagen niet te laten snuiten. Er kan soms wat bloederig snot uit de neus komen. Dit is niet verontrustend. U kunt dit gewoon wegvegen.
Let op: blijft er lichtrood (= vers) bloed uit de mond of de neus vloeien, waarschuw dan direct de KNO-arts. Als uw kind erg bleek en slap is of wordt, moet u ook de KNO-arts bellen. De telefoonnummers vindt u aan het eind van deze informatie. Weer naar school
Een kind heeft ongeveer vijf dagen nodig om te herstellen van de operatie. Daarna mag het weer naar school of opvang.
Controle op de polikliniek
Binnen 6 weken zal de doktersassistente van de poli telefonisch contact met u opnemen.
De verwerking van de operatie
Hoe een kind de operatie ervaart, verschilt per kind. Het kan voorkomen dat uw kind na de operatie snel geïrriteerd raakt of ’s nachts onrustig slaapt, weer gaat bedplassen of meer aandacht vraagt. U kunt uw kind het beste helpen door hiervoor begrip te tonen. In het algemeen adviseren wij eventuele vragen van uw kind eerlijk te beantwoorden en er eventueel spelenderwijs op in te gaan.
De Wet geneeskundige behandeling overeenkomst (WGBO)
De Wet geneeskundige behandeling overeenkomst schrijft voor dat een arts voor een behandeling of een onderzoek van een minderjarig kind de toestemming van de ouders nodig heeft. Ouders hebben recht op alle informatie die nodig is om een weloverwogen beslissing te kunnen nemen. Ook kinderen hebben recht op informatie, ongeacht hun leeftijd. Naar gelang de leeftijd van het kind of naarmate een kind meer heeft meegemaakt, doen ouders en hulpverleners er goed aan ook naar de mening van het kind te luisteren. Voor kinderen van twaalf tot zestien jaar geldt dat een arts voor een behandeling of onderzoek toestemming nodig heeft van het kind en van de ouders. Meer informatie leest u in onze patiënteninformatie WGBO, wat is dat? Jouw rechten in ons ziekenhuis.
Contact
Als u naar aanleiding van deze folder nog vragen heeft, kunt u deze bespreken met uw kno-arts. Meer informatie over ons ziekenhuis vindt u op de website
www.reinierdegraaf.nl.
Tijdens kantooruren kunt u bellen met Reinier de Graaf Delft 015 - 260 42 42. Buiten kantooruren kunt u bellen met de Spoedeisende Hulp via ons algemene telefoonnummer 015 - 260 30 60




